以下文章来源于会会药咖 ,作者特威麟FA团队
人类对基因的探索从孟德尔的遗传学到克里克的中心法则,让对基因的猜想照进现实;人类对基因的改造从同源重组到CRISPR-CAS技术,从未停歇,目的就是使疾病止于基因层面的预防和治疗。自私的基因为了延续生命无所不用其极,但人类注定不是它的牵线木偶。在这场人类和基因的博弈中,人类将通过对基因的深入研究,以基因的思维和手段延续人类自己的生命。
基因治疗的定义
gene
基因治疗是指通过基因添加,基因修正,基因沉默等方式修饰个体基因的表达或修复异常基因,达到治愈疾病目的的疗法。
基因治疗是指通过操作遗传物质来干预疾病的发生、发展或进程,基因治疗有望从根本上治愈一些现有的常规疗法不能解决的疾病。
基因治疗是指将外源正常基因导入到靶细胞内,校正或置换致病基因的一种疗法。通过这种疗法,目的基因或与宿主细胞染色体整合,或不整合位于染色体外,但能在细胞中得到表达,起到治疗疾病的目的。
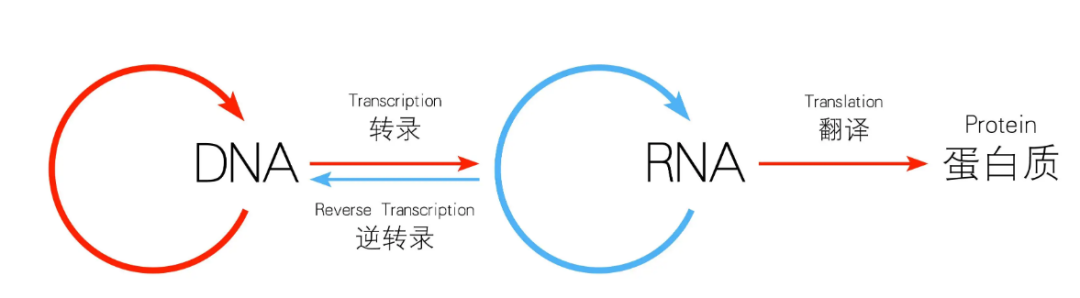
以上对基因治疗的定义都是正确的,但简单来说基因治疗就是基于中心法则各阶段的作用机理,在大分子和小分子水平之间,以核苷酸或脱氧核苷酸为单元主体的治疗手段。
基因治疗产品分类
gene
根据 2020 年 9 月CDE(NMPA 的药品审评中心) 发布的《基因治疗产品药学研究与评价技术指导原则(征求意见稿)》,基因治疗产品是指导入人体后,在体内通过对体细胞的遗传物质进行修饰、改变基因表达方式或调节细胞生物特性以达到疾病治疗目的的药品。
基因治疗产品通常由含有工程化基因构建体的载体或递送系统组成,其活性成分可为 DNA、RNA、基因改造的病毒、细菌或细胞等。根据基因载体类型的特性差异,基因治疗产品主要分为以病毒为载体的基因治疗产品、以质粒 DNA 为载体的基因治疗产品、RNA 类基因治疗产品,以及以细菌微生物为载体的基因治疗产品,其中以病毒和质粒 DNA 为载体的基因治疗产品较为常见。
上述分类综合了按体内与体外两种途径分类和按技术特点分类(1. 质粒DNA 2. 病毒载体3. 细菌载体4. 人类基因编辑技术5. 患者源性细胞基因治疗产品)的特征。同时基因治疗也可分为以病毒为载体的基因替代和非病毒载体的基因编辑。

图源:沙利文分析
以上分类是将体外治疗(指将患者的细胞在体外进行遗传修饰后回输)包含于基因治疗中,笔者观点为体外治疗与细胞基因治疗(CGT)相似可包含于广义的基因治疗。例如CAR-T疗法或iPSC诱导技术中确实利用了病毒为载体或者质粒为载体的基因编辑手段,但这些可以隶属于细胞基因疗法中。而狭义的基因疗法,可仅限于体内治疗这一途径,针对将携带目的基因的病毒或非病毒载体直接递送到患者体内的疗法。根据目的基因的作用机理可分为治疗型(例如核酸药物)和预防型(mRNA疫苗,DNA疫苗)以及预防和治疗兼顾型(个性化新抗原基因免疫)。
基因治疗的载体
gene
基因治疗成功的关键考虑因素是用于传递治疗性核酸以表达或沉默基因的载体
重组病毒已被用作基因治疗载体,在细胞摄取、基因整合和长期基因表达方面更为有效,但是它们具有免疫原性、潜在的致癌作用和繁琐的制造过程。
基于病毒为载体的基因递送技术因为其便捷、低毒性、可嵌入人体基因组等特性,广受研究者和药物开发者的青睐。目前最常用的病毒载体包括腺相关病毒、腺病毒、逆转录病毒、慢病毒以及单纯疱疹病毒。当选择病毒作为载体时,需要考虑组织嗜性、免疫原性和所传递基因的大小等问题。
体内基因治疗借助质粒或腺相关病毒、腺病毒等载体将功能基因直接递送入宿主细胞内以实现相关基因持续表达。体外基因治疗主要借助整合型病毒载体如慢病毒等在体外将基因导入前体细胞或干细胞基因组,伴随细胞分裂传递相关基因,再将细胞重新输入患者体内。
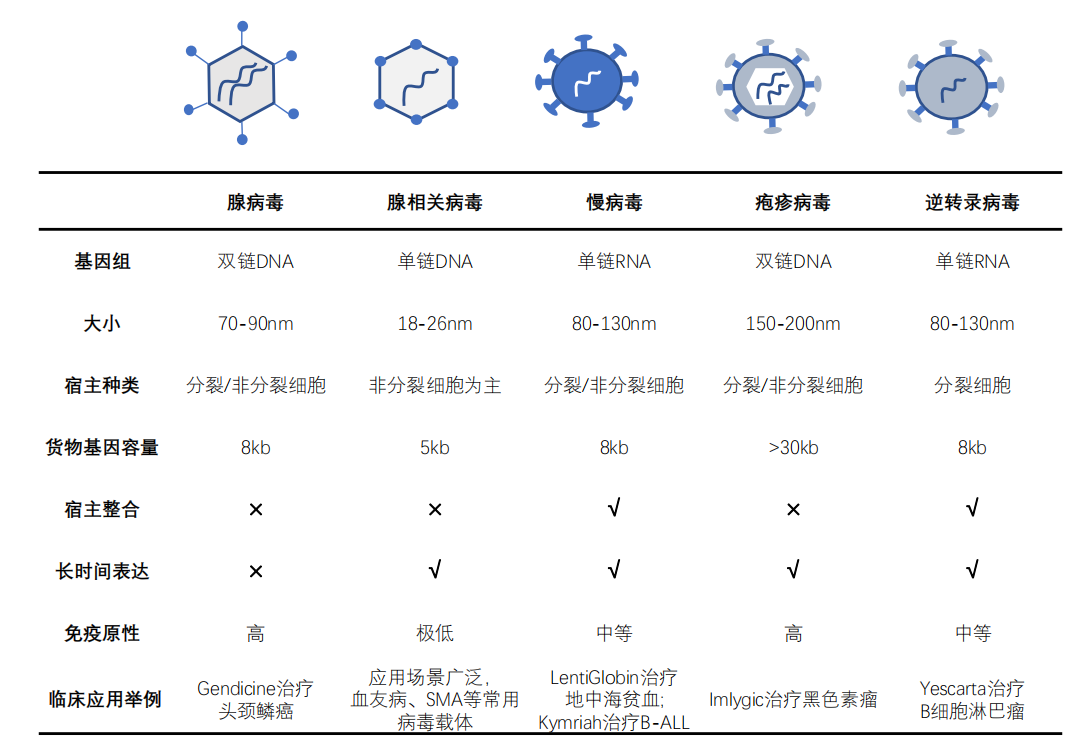
来源:沙利文分析
腺病毒(adenovirus,AVs)是一类 DNA 病毒,其基因组为 34-43 kb 的双链结构,采用选择性剪接的方法对基因进行正、反义定向编码。腺病毒基因组两侧有 2 个长末端重复序(ITR),包含 8 个转录单元,早期基因(E1A、E1B、E2、E3,E4),中间基因(IVA2 和IX)和晚期基因(L1、L2、L3、L4 和 L5)。E1 或 E3 基因部分缺失的第一代载体不复制或显示致癌性,但可传递小于 8kb 的基因,并显示病毒蛋白质的漏泄表达、强烈的免疫反应和复制能力强的病毒污染。为了解决第一代载体中的问题,第二代病毒载体是在第一代病毒载体的基因组中删除 E2A、E2B 和 E4 而产生的,但也出现了病毒蛋白泄漏表达的问题,并且第二代载体中的目的基因不能进行长期表达。基于前两代载体的研究,第三代载体删除了整个病毒基因组,也被称为无内脏或辅助依赖性 AVs 载体。改造后的第三代载体不仅可以携带高达 37kb 的目的基因,还能够高水平的长期表达目的基因,更低的病毒毒性以及免疫原性。
腺相关病毒(Adeno-associated-virus,AAVs)是一种非致病性细小病毒,由大约 5kb 的线性单链 DNA(ssDNA)基因组和位于末端的两个反向末端重复序列(ITR)组成。AAVs 自身不编码聚合酶,因此需借助宿主细胞内的酶进行复制。AAVs 的蛋白衣壳由 VP1、VP2 和VP3 三个亚基组合而成,基因组中的 rep 基因则负责编码与病毒的复制、转录调控、基因整合以及病毒装配中发挥作用的蛋白。作为基因载体的 AAVs 在进行人工重组时,会将目的基因插入两个 ITRs 之间,并将衣壳内基因组中编码病毒蛋白的部分完全删除。这样不仅能最大化重组 AAVs 携带目的基因的容量,也可以减少病毒到达体内产生的免疫原性和细胞毒性。
慢病毒载体(Lentivirus,LVs)是 RVs 的一种,由单链正义 RNA 序列组成,能被转录成DNA 整合到宿主基因组中,并在宿主细胞内持续表达。与逆转录病毒相似,LVs 由基因组及其两端的 LTR 构成,基因组包括 gag 基因、pol 基因以及 env 基因。gag 基因负责编码病毒的核衣壳蛋白、内膜蛋白和衣壳蛋白;pol 基因则负责编码与病毒复制相关的酶;env 基因主要编码病毒的包膜糖蛋白。此外,LVs 基因组还包括两个调节基因(tat 和 rev)以及四个辅助基因(vif、vpr、vpu 和 nef)。tat 基因与 LTR 结合参与控制病毒基因的转录,而 rev 基因则对蛋白表达水平进行调节。第四代质粒系统是在第三代三质粒系统基础上改进而来的四质粒系统,是目前被广泛使用的慢病毒载体系统。该载体将 env 基因单独放在一个表达质粒上,将 tat 基因去除,并进一步将 gag 和 pol 分离到不同的质粒上,以减少重组的可能性,并且系统产生活性病毒的可能性极低。此外,还额外添加了一些 HIV 基因,使得该代载体系统的转导效率和转基因的表达效率都大大提高。
HSV 单纯疱疹病毒(herpes simplex virus,HSVs):HSVs 是一种 DNA 基因组长度超过 150kb 的包膜病毒,其基因组约能编码 90 个基因,但是大部分基因都不是病毒必需的,并能在人工重组载体时清除掉。目前,有 3 种 HSVs 病毒载体运用于基因治疗中。第一类的扩增子是通过将含有 HSVs 基因片段、HSVs 裂解包装序列以及目的基因片段的质粒在生产细胞中包装起来,所得载体可以容纳大量的外来 DNA 片段。第二类系统删除了 HSVs 裂解周期所必需的基因,得到具有低毒性、复制缺陷的病毒载体,降低了原始 HSVs 存在的免疫原性。第三类病毒载体删除直接、早期基因的各种组合,这些基因会导致 HSVs 感染细胞蛋白(ICP0、ICP4、ICP22、ICP27 和 ICP47)的表达,从而产生复制缺陷的 HSVs 载体,之后所得到的具有复制能力的 HSVs 病毒载体是一种能在体外复制,但缺少体内复制基因的弱化版的 HSVs。
逆转录病毒(Retrovirus,RVs)是一种 RNA 病毒,基因组有 gag、pol 和 env 三个基本基因,两侧都存在 LTR。Gag 是编码病毒的核心蛋白,pol 是逆转录酶、整合酶和蛋白酶的编码基因,env 则负责编码表面和跨膜糖蛋白。逆转录病毒载体的典型特征是能够整合到宿主 DNA 中,且具有较高的侵染效率。基于这一优势,逆转录病毒载体在基因治疗中已广泛应用于单基因疾病、癌症和感染性疾病的临床应用中,为患者提供稳定有效的转基因表达。
经过了几代生物工程学的修改,如今在研究和开发中使用的病毒具备复制可控性、低细胞毒性、基因片段大小可调节性、癌变风险低等特性,即使是当今流行的非病毒基因编辑技术也大量依赖病毒作为运送基因编辑配件的载体。在未来很长一段时间,病毒仍将在基因工程领域扮演重要的角色。目前腺相关病毒(AAV)在基因治疗方面的发展势头越来越大,越来越多的临床试验将其用于各种治疗。
截至目前,FDA 批准的基于 AAV 的基因疗法包括Sparktherapeutics 的 Luxturna 和 Avexis 的药物 Zolgensma,分别用于治疗遗传性视网膜疾病和脊髓性肌萎缩症。AAV 因其较低的免疫原性和位点特异性整合能力被认为具有更好的安全性。
然而,抗 AAV 的中和抗体在大多数人群中普遍存在,这限制了 AAV 的系统应用。人们目前的研究重点集中在工程化的 AAV,通过对其衣壳进行分子修饰、与小分子和聚合物偶联和络合以及包装在各种人工和天然载体(包括囊泡、水凝胶和聚合物)中,用于提高安全性、疗效和多模式治疗。下图为工程化AAV三种技术设计路径。
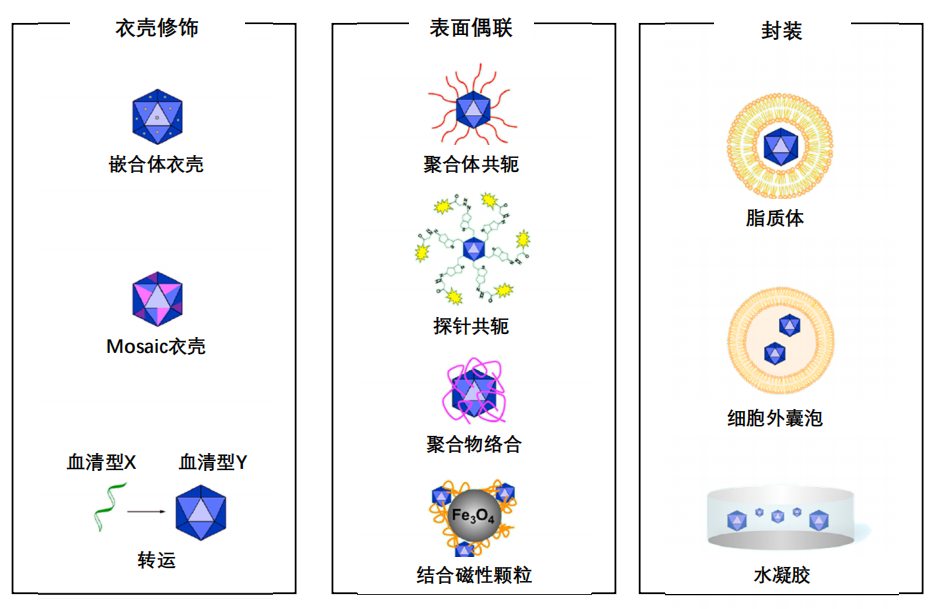
资料来源:头豹研究院
最常见 AAV 介导的治疗干预是基因置换,其特点是引入基因的功能拷贝来治疗单基因疾病。这种方法主要用于罕见和不可治疗的疾病。基因添加是 AAV 基因治疗最广泛的应用,因为它可以用来治疗更常见的非单基因的复杂疾病,如慢性、自身免疫性或感染性疾病。
与试图克服功能缺失突变的基因置换不同,基因沉默,也称为 RNA 干扰(RNAi),可以用来沉默有害的功能增益突变。在这种方法中,AAV 转基因对miRNA 前体进行编码,该前体由靶细胞自身的 RNAi 机制处理,以产生 miRNA,一种小的非编码 RNA 链,能够与 mRNA 内的互补序列进行碱基配对以抑制其表达。使用 AAV 进行基因沉默的大多数努力仍在临床前研究中,因为沉默有几个特定的安全问题必须解决。一个主要问题是非靶点沉默的可能性;另一个问题是 RNAi 饱和的机制,在这种机制中,转基因 miRNA 的表达可能压倒并破坏内源性 miRNA 的产生,从而导致细胞毒性。
尽管病毒载体是具有很高的感染效率,但由于免疫原性、致癌性和可运输的 DNA 体积小等原因,病毒类载体在应用上仍受到一定程度的限制。与病毒类载体相比,非病毒类载体具有成本低、无免疫原性、几乎无限的转基因大小和重复给药的可能性等优点。
非病毒类载体根据作用方式可分为化学法和物理法。其中化学方法指利用载体与细胞膜良好的生物相容性,包括通过脂质体、聚合物以及无机纳米粒子等携带 DNA,并将其转入到细胞内使其表达。物理方法则是使用物理力来克服细胞膜的膜屏障,如基因枪、电穿孔、磁转染和 DNA 注射等手段,从而使目的基因转入到细胞内。
预防型基因治疗
gene
中国人均疫苗发展公共支出较低,增长空间较大。2020年,中国的人均疫苗发展公共支出约为2.3美元,在全球GDP前十的国家中排名第8,和排名前列的国家有显著差距。随着中国政府对于疫苗行业的重视程度提高、行业监管政策完善、疫苗研发和生产制备。技术进步以及居民对疫苗需求的提升,预计未来中国人均疫苗发展公共支出将会持续增长。
疫苗通常包含一种或几种来自或类似病原微生物的抗原,并通过诱导特定的免疫应答,提高机体对特定疾病的免疫效力。疫苗可分为全病原体疫苗及亚单位疫苗:全病原体疫苗是传统疫苗,由病毒颗粒、细菌或其他病原体组成,该等病原体在培养基中生长,以减毒形式或者被灭活以破坏其致病能力。亚单位疫苗主要包括重组蛋白疫苗、病毒载体疫苗、核酸疫苗等,通常被归类为创新型疫苗,其中重组蛋白疫苗是最有效、安全且相对实惠的选择之一,目前已被用于数个疾病领域,例如乙型肝炎、宫颈癌及带状孢疹。
而所有疫苗都是为了激活免疫系统中的特定基因,合成记忆B细胞,其本质都是中心法则。只是全病原体和重组蛋白疫苗,是以表面抗原去激活免疫系统,而病毒载体疫苗和核酸疫苗是通过外源基因在体内表达形成抗原而激活免疫系统。
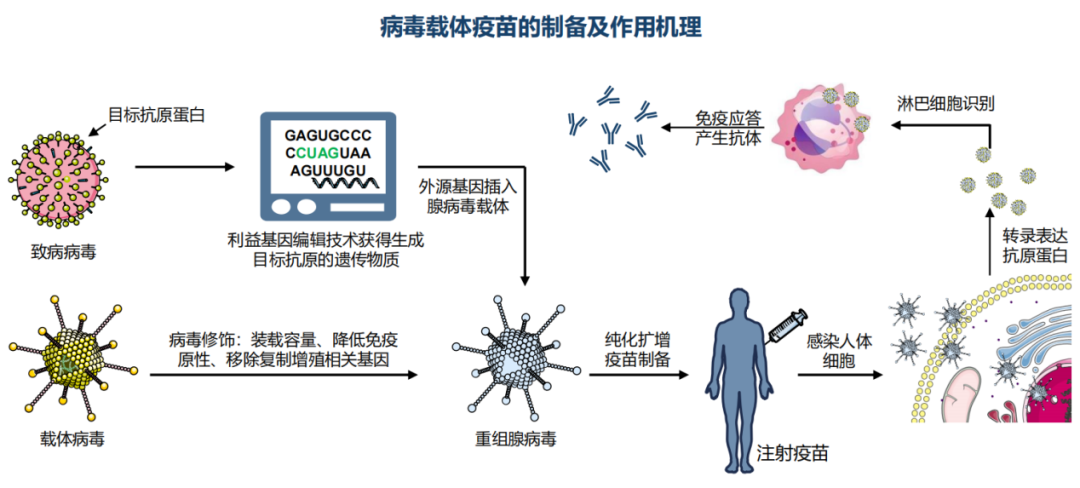
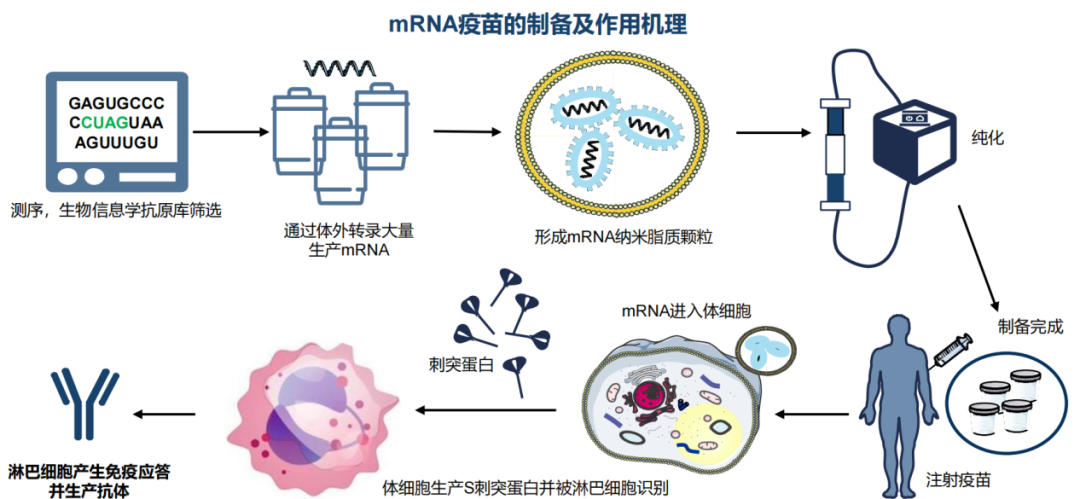
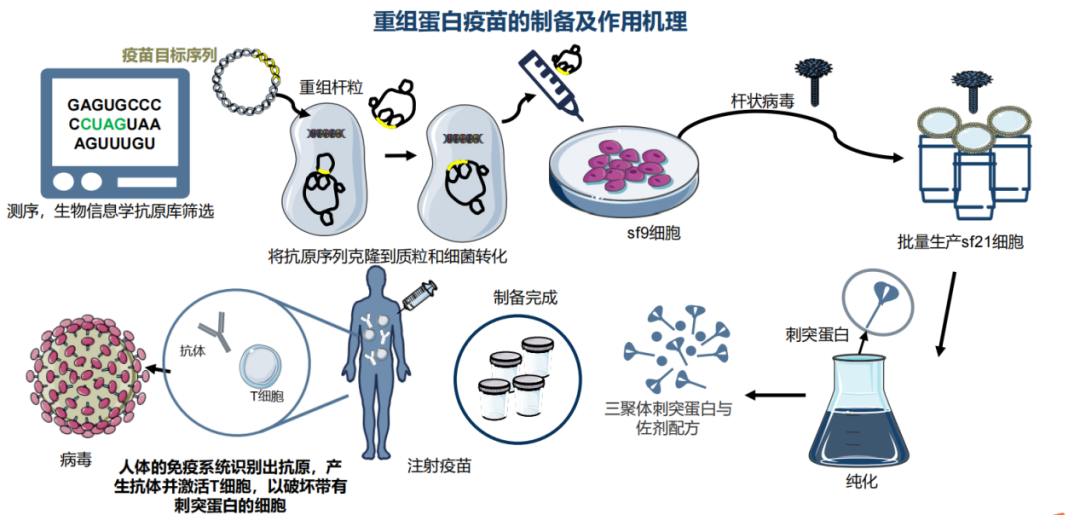
资料来源:弗若斯特沙利文分析
病毒载体疫苗和mRNA疫苗是属于预防型基因治疗,在新冠疫情全球化的当下,疫苗赛道火热。2021全年,成大生物、金迪克、百克生物、欧林生物四家疫苗企业完成上市,均在科创板块上市,IPO融资总金额为76.97亿元。一级市场30家疫苗研发企业获得融资,总融资金额171亿5992万元(仅统计已披露融资金额的18家企业)。病毒疫苗(9家)、mRNA疫苗(7家),其中艾博新冠mRNA疫苗70.974亿元融资额。
病毒载体疫苗具有安全、宿主范围广、应用范围广、剂型丰富的优点,但在靶向性、持续表达时间和载体自身引起的免疫反应等方面存在一定的缺陷。
mRNA疫苗无需细胞培养或动物源基质,制备工艺简单且合成周期短,耗费成本较低,可针对病原体设计mRNA,迅速切换生产模式,快速应对疫情需求,抗变异能力较强,在人体内可同时激发细胞与体液免疫反应,产生良好的保护效果。但同时,mRNA疫苗也面临着规模化生产经验不足,储存运输条件较为严苛,临床应用的安全性待验证等挑战。
全球正在开发的基于mRNA技术的疫苗和药物超130种,大多数管线处于早期阶段。目前,仅有辉瑞&BioNTech、Moderna的mRNA新冠疫苗登陆市场,Argos (AGS-003 )和Arcturus Therapeutics (A R C T - 1 5 4 )均处于临床III期阶段,有望获批上市。同时,拥有大量专利和技术储备的mRNA“三巨头”(BioNTech、CureVac、Moderna公司)研发的mRNA产品几乎占据了全球mRNA管道的一半。在中国,mRNA疫苗研究起步较晚。自新冠疫情爆发以来,政府布置了五条技术路线,mRNA疫苗为其中之一,国家的政策支持和投入,促进了国内mRNA疫苗的快速发展,以艾博生物与斯微生物为代表的一批实力派企业登上舞台。全球临床在研疫苗类型中,DNA疫苗和RNA疫苗共有38个,非复制病毒载体疫苗有20个,总共占比43%。
DNA疫苗又称核酸疫苗或基因疫苗,是指将编码某种蛋白质抗原的重组真核表达载体直接注射到动物体内,使外源基因在活体内表达,产生的抗原激活机体的免疫系统,从而诱导特异性的体液免疫和细胞免疫应答。DNA疫苗能诱导细胞免疫和体液免疫。消除导入可能与"减毒"疫苗相关的强毒力病毒的危险性。
①DNA接种载体(如质粒)的结构简单,提纯工艺简便,生产成本低,适于大批量生产;
②DNA分子克隆比较容易,使得DNA疫苗能根据需要随时进行更新;
③DNA分子稳定,可制成DNA疫苗冻干苗,便于运输和保存;
④DNA疫苗具有与弱毒疫苗相当的免疫原性,能激活细胞毒性T淋巴细胞而诱导细胞免疫,但由于DNA序列编码的仅是单一的一段病毒基因,基本没有毒性逆转的可能,因此不存在减毒疫苗毒力回升的危险,而且由于机体免疫系统中DNA疫苗的抗原相关表位比较稳定,因此DNA疫苗也不像弱毒疫苗或亚单位疫苗那样,会出现表位丢失;
⑤质粒本身可作为佐剂,因此使用DNA疫苗不用加佐剂,既降低成本又方便使用;
⑥将多种质粒DNA简单混合,就可将生化特性类似的抗原或1种病原体的多种不同抗原结合在一起,组成多价疫苗,从而使1种DNA疫苗能够诱导产生针对多个抗原表位的免疫保护作用,使DNA疫苗生产的灵活性大大增加。
治疗型基因疗法
gene
现阶段的基因治疗手段,包括AAV基因治疗,治疗型疫苗和核酸药物。
AAV 的基因治疗手段包括:
1.基因置换 引入基因的功能拷贝来治疗单基因疾病。这种方法主要用于罕见和不可治疗的疾病,是上述两种FDA 批准的 AAV 基因治疗的基础。基因置换的另一个显著例子是正在进行的治疗严重血友病 A 的临床试验,血友病 A 是凝血蛋白因子 VIII 缺乏症。它是一种隐性的 X 连锁疾病,在美国有三分之一的病例可由自发突变引起,在美国大约每 5000 个新生儿中就有 1 个发生这种疾病。在使用 AAV 治疗血友病 A的临床试验的中,有三家开始第三阶段临床试验(NCT04323098 ,NCT04370054 ,NCT03734588)。
2.基因添加 它可以用来治疗更常见的非单基因的复杂疾病,如慢性、自身免疫性或感染性疾病。AAV 用于基因添加的例子包括正在进行的治疗类风湿关节炎的临床试验。目前,Arthrogen 正在进行 1 期临床试验(NCT02727764),AAV 载体携带 IFN-β 的转基因,一种在骨和软骨保护中起作用的抗炎介质。
3.基因沉默,也称为 RNA 干扰(RNAi),可以用来沉默有害的功能增益突变。在这种方法中,AAV 转基因对miRNA 前体进行编码,该前体由靶细胞自身的 RNAi 机制处理,以产生 miRNA,一种小的非编码 RNA 链,能够与 mRNA 内的互补序列进行碱基配对以抑制其表达。
AAV基因治疗中基因沉默,可列属于核酸药物。脱氧核糖核酸(DNA)和核糖核酸(RNA)是所有生命体遗传信息的载体。核酸在生命活动中 发挥着重要的调控作用,如启动子、增强子、核酶、信使RNA(mRNA)、小RNA(miRNA)、小干扰RNA(siRMA) 等。目前,核酸药物主要包括反义寡核苷酸(ASO)、小干扰RNA(siRNA)、核酸适体(RNA aptamer)及信使RNA(mRNA)等四大类。
当前全球有13款获批的核酸药物,其中ASO药物8个,siRNA药物4个,Aptamer药物1个。另有两款针对新型冠状病毒肺炎(COVID19)的mRNA疫苗获得美国食品药品监督管理局(FDA)的紧急使用授权(EUA)
ASO药物 反义寡核苷酸(ASO)药物是一种单链寡核苷酸。1998年, IonisNovartis研发的抗巨细胞病毒(CMV)药物Fomivirsen 获FDA批准上市。Fomivirsen通过与特定mRAN(IE2)结合抑制CMV部分蛋白表达,从而调控病毒基因的表达以达到治疗效果。高效抗逆转录病 毒疗法(highly active amtiretroviral therapy)的出现大幅降低了患者数量,2002年 和 2006年分别取消了Fomivirsen药物在欧洲和美国的市场授权。2013年,Ionis Genzyme Kastle研发的治疗纯合子家族性高胆固醇血症 (HoFH)的Mipomersen获FDA批准。Mipomersen通 过 与ApoB 100mRNA 结合抑制蛋白(载脂蛋白)的表达,从而显著降低人体低密度脂蛋白胆固醇、低密度脂蛋白等指标,但由于存在肝毒性等副作用限制了其临床使用。2016年,Sarepta 研发的用于治疗杜氏肌营养不良症(DMD)的Eteplirsen获FDA批准。DMD患者由于体内不能正常表达功能性抗萎缩蛋白(atroohy protein),Eteplirsen通过与该蛋白前信使RNA(Pre-mRNA)的外显子51(Exondys 51)特异性结合,去除外显子51,恢复下游部分基因的正常表达,转录翻译得到部分抗肌萎缩蛋白,从而达到治疗效果.
siRNA药物 长约21-23个碱基对的双链RNA。Patisiran是由Alnylam开发用于治疗成人遗传性转甲状腺素蛋白淀粉样变性(hATTR)的第一款siRNA药物, 于2018年获FDA批准。Patisiran通过脂质纳米颗粒(LNP)的递送系统,与表达野生型和突变型TTRmRNA结合诱导基因沉默,减少TTR蛋白产生,从而改善淀粉样变性的积累,但 Patisiran使用前需使用糖皮质激素、对乙酰氨基酚以及抗组胺剂以减少相关不良反应的发生。2019年,Alnylam研发的用于成人急性肝卟啉症(AHP)的治疗药物Givosiran获FDA批准。Alnylam通过N乙酰半乳糖胺 (N-Acetyl-D-galactosmine,GalNac)偶联载体递送,诱导编码氨基酮戊酸合酶1(ALAS1)基因沉默,减少氨基酮戊酸(ALA)和胆色素原的生成,降低卟啉及其前体的积累,从而达到治疗效果。2020年,Alnylam开发的用于治疗儿童和成年人原发性I型高草酸尿症的Lumasiran获FDA批准。Lumasiran同样由GalNac偶联载体递送,通过诱导编码羟基酸氧化酶(HAO1)mRNA的基因沉默,降低体内乙醇酸氧化酶(GO)生成,从而降低乙醇酸以及草酸盐的生成。2020年12月,由Novartis和Alnylam联合开发的用于治疗成人高胆固醇血症或混合血脂异常的Inclisiran获EMA批准。Inclisiran通过结合前蛋白转化酶枯草杆菌蛋白酶/kexin9型(PCSK9)mRNA,抑制PCSK9蛋白生成,达到治疗的效果,且一年仅注射两次即可显著降低患者低密度脂蛋白胆固醇水平。
RNA aptamer药物是一种折叠成特殊三维结构的短单链寡核苷酸。Pegaptanib是由Valeant开发的用于治疗湿性年龄相关性黄斑变性(wAMD)的第一款Aptamer药物,于2004年获FDA批准。Pegaptanib通过空间结构与血管内皮生长因子(VEGF)结合抑制血管生成达到治疗效果。由于疗效不突出和同类药物竞争激烈,市场销售不尽如人意。
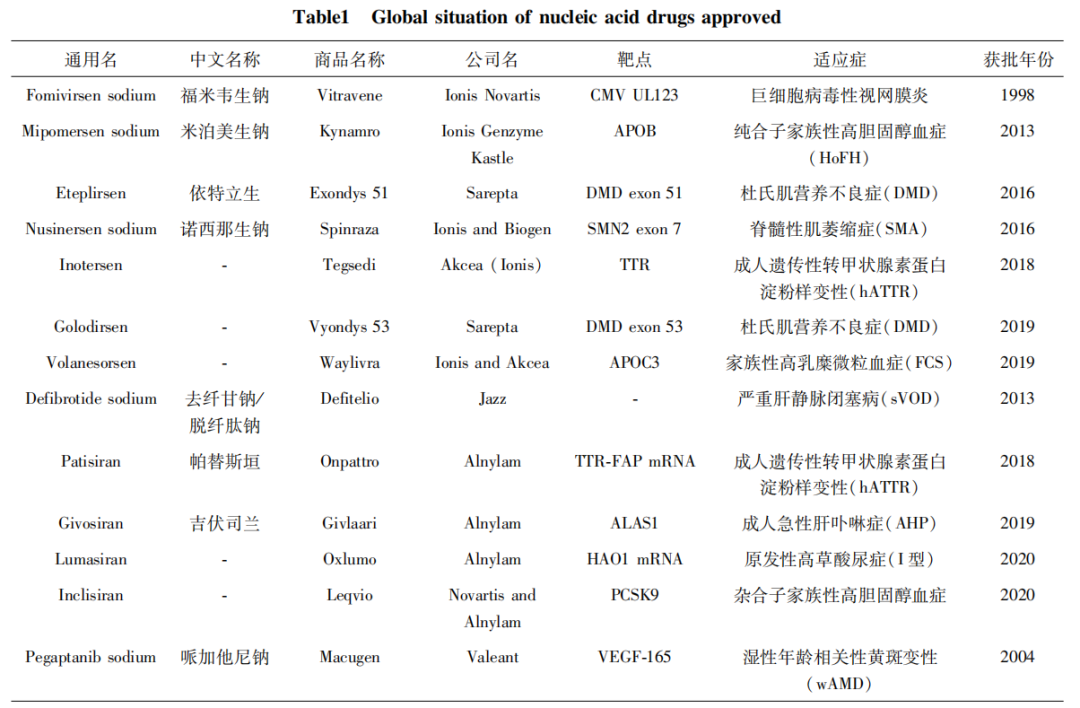
图:全球获批上市的核酸药物,资料来源:PubMed/FDA/EMA
目前根据国家卫健委数据统计,截至2020年底,我国 有各类罕见病患者约2000万人,且每年新增病例超20万,其中50%发病时期为出生或儿童期。误诊率高、确 诊难、可用药少、用不起药等围困着这群罕见病患者。研究表明,罕见病发病原因中80%为遗传因素导致,如基 因突变或基因缺陷等;20%为常见感染、过敏反应、机体退化或增生等其他原因导致。因此,基因修饰有望成为 罕见病患者常规且重要的诊疗手段,而核酸药物兼具基 因修饰和传统药物的双重特点,预计未来将在杜氏肌营养不良、肿瘤、囊性纤维化等基因遗传性疾病和病毒感染 性疾病治疗领域继续保持高速增长的市场态势。
我国仅有一款治疗脊髓性肌萎缩症(SMA) 的特效药物Nusinersen 获批上市。由于作为“临床急需新药”而获得临床豁免,目前正在开展Ⅳ期临床试验,第一例受试者已经招募入组。根据2019年版《罕见病诊疗指南》中列出的各罕见病发病率,估算我国相关适应症患者人数。参考国外已上市核酸药物价格及Biogen公司数据,综合各因素(假定人均治疗费用140万元/年;渗透率5%,即50万元/年的治疗费用国内患者的接受率在5%左右),预计我国核酸治疗药物罕见病领域的市场规模高达 333.8亿元。
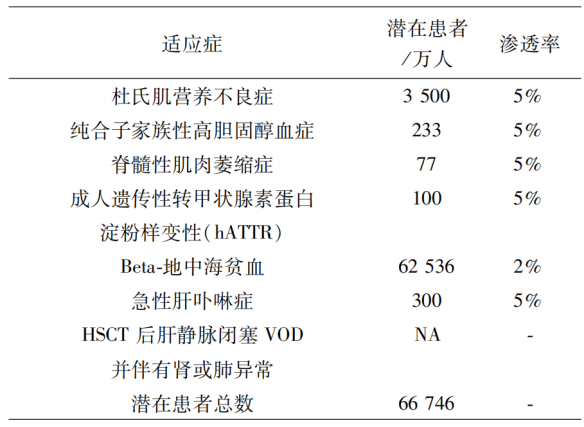
图:核酸药物在我国罕见病领域的市场规模预测
资料来源:Guidelines for diagnosis and treatment of rare diseases (2019 Edition)/Caitiong securities report
个性化基因治疗
gene
传统医疗以病人的临床症状和体征,结合性别、年龄、身高、体重、家族疾病史,实验室和影像学评估等数据确定药物和使用剂量、剂型。这通常是一个被动的处理方式,即在已经出现的症状和体征后开始治疗或用药。个性化医疗(Personalizedmedicine),是指以个人基因组信息为基础,结合蛋白质组,代谢组等相关内环境信息,为病人量身设计出最佳治疗方案,以期达到治疗效果最大化和副作用最小化的一门定制医疗模式。
个性化基因治疗,是指以基因治疗的手段,影响中心法则各个阶段,达到激活免疫系统或基因替换、基因添加、基因沉默的目的。同时根据不同患者的基因组、蛋白质以及生活环境制定专属治疗方案,使得疗效最大化。
个性化治疗是针对疾病本身发病机制个性化的必然要求。面对复杂的人类自身的多样性,以及由自身多样性所产生的类似疾病表现的棘手问题。针对多基因疾病和多因素疾病,从发病机制本身看,是取得了认识上的进步,但从手段上目前仍不是那么理想。不过个性化治疗不仅仅需要个性化诊断为前提,而且需要个性化治疗方案为基础,否则医生按照那些依据,按照那些原则进行个性化治疗。
使得个性化治疗具备可行性的首要是针对特定疾病亚群进行分类,然后根据这些亚群的特异性发病机制进行药物开发,并最终对这些亚群患者进行针对性治疗。基因药物具备靶向性高,更新性强和可生产性高的特点。相比于化药和蛋白药物的研发长周期性和相对较弱的可修改性,基因治疗在个性化治疗中呈现明显优势。个性化基因治疗尤其针对罕见病,遗传病和肿瘤这类突变型高,药物疗效个性化较强的疾病会有更好的疗效,同时针对庞大的肿瘤和遗传病患者,个性化基因治疗具备广阔市场。
全球对恶性肿瘤的研究依然是十分火热。根据药渡的数据,国内2021年肿瘤领域一级市场融资509.59亿元。肿瘤领域具有829个临床在研产品。肿瘤学是一种研究肿瘤(尤其是恶性肿瘤)的病因、预防、诊断、治疗以及基础研究的综合性、独立性医学二级学科。这种肿瘤学研究手段通过每位患者肿瘤样本的组织学检查去寻找病程相关的标记物和可能的治疗反应。
新的分子检测方法,通过对个人基因、蛋白、信号转导和癌症细胞突变的精密探测,更好地确定了患者的疾病进程,从而提出最有可能成功的治疗建议。癌症遗传学是医学遗传学的一个特定领域。他关注的是癌症的遗传风险。目前,有少数癌症易感综合征具有常染色体显性遗传方式,导致特定癌症风险的显著提高。据估计,家族癌症占所有癌症的约5-10%。然而,可能对于没有显著家族史的个人,影响力较小基因变异,也能提供更精确的癌症风险评估。
而个性化基因疗法用于与肿瘤治疗中同时分为预防型和治疗型。但其区分并没有太过明显,例如个性化DNA疫苗,针对有癌症遗传风险的人群,注射入人体后可以预防,针对患者新抗原可有效激活机体免疫系统特异性地杀伤肿瘤细胞。快速而全面地鉴定肿瘤特异性突变的能力为肿瘤疫苗领域提供了长期难以找到的肿瘤特异性靶点。初步研究表明,个性化的新抗原基因疫苗可以为肿瘤患者带来显著的临床收益,但个性化的新抗原肿瘤疫苗仍面临诸多挑战,最终我们需要开发稳定、安全并能够最大程度诱导 T 细胞应答的治疗策略。
以胰腺癌治疗为例展示个性化基因疗法的运用癌症的种类多种多样,胰腺癌由于其早期诊断困难,大部分患者就诊时以属于晚期,且因进展速度快、转移频率高、五年整体生存期不足9%而被称为“癌中之王”。胰腺癌的发生因素包括:遗传背景、吸烟等不良生活习惯和2型糖尿病等。
目前新抗原疫苗是专门针对特定患者的肿瘤细胞突变特异性的人工合成的抗原肽。主要步骤为:鉴定筛查患病的肿瘤抗原,体外合成其突变的抗原肽段、DNA或mRNA序列,联合免疫佐剂共同注射到皮下或淋巴结,疫苗的抗原成分被APC捕获并提呈至T细胞活化、扩增并浸润至肿瘤部位,识别肿瘤表面的相应抗原,进而杀伤携带这类抗原的肿瘤细胞。
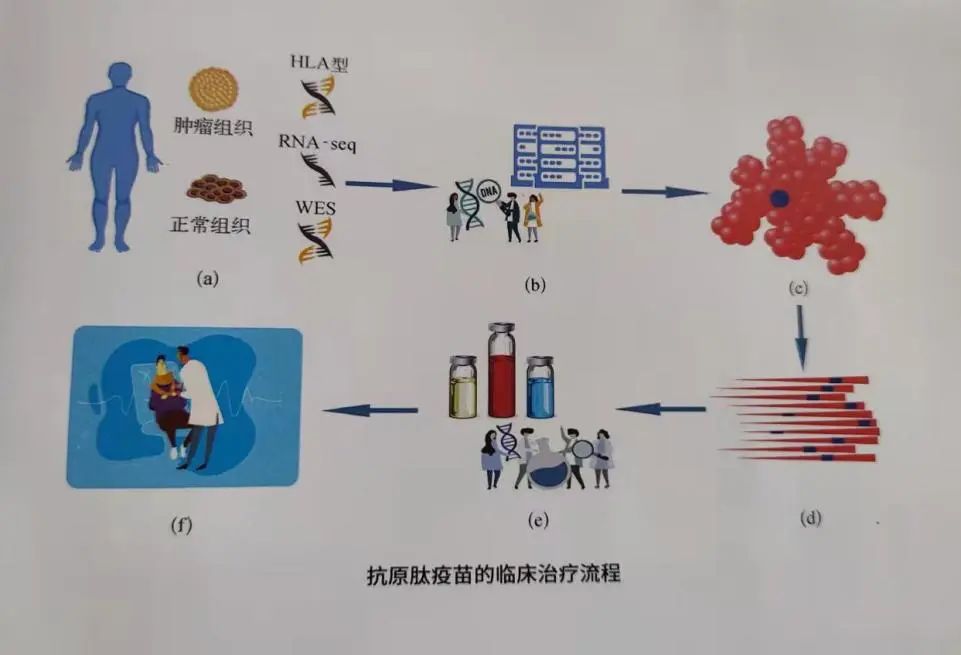
资料来源:细胞治疗
个性化基因治疗运用DNA疫苗或mRNA疫苗的手段,对常见抗原进行编码,合成基因疫苗注射入高危人群和患病人群,使得高危人群具备长期免疫能力,患病人群可激活多种免疫通路,形成免疫系统高强度激活,具有更好的杀伤效果。从而部分解决早期诊断困难的问题。
针对肿瘤的逃逸机制,个性化基因治疗,根据患者的基因情况,和身体状况设计综合性治疗体系。肿瘤逃逸机制包括:1、免疫检查点2、表位缺失3、肿瘤免疫抑制微环境4、突变负荷低。
目前针对免疫检查抑制点是,主要是通过抗体抑制,或者细胞治疗靶向。通过基因沉默的手段同样可以抑制,且小核酸半衰期较短,靶向性较强,可以通过患者自身情况,零活给药。
对于表位缺失通过基因添加和基因置换的手段,使得MHC-I类分子可以充分在肿瘤细胞和肿瘤相关细胞中表达。针对肿瘤细胞,运营基因治疗方法的目的是希望沉默癌变基因,使得癌变部位不扩张不转移,人体接受与肿瘤共生,但如何将沉默序列靶向到相关肿瘤细胞,就需要进一步分析患者肿瘤微环境和发展进度。

肿瘤微环境具有缺氧多酸多酶的特点,但每一个患者的每一类肿瘤微环境的比例和成因都不是完全相同的,所以通过个性化的基因治疗会更有针对性,效果响应呢提高,但目前这条还十分遥远。目前来说确实发现了缺氧的成因和巨噬细胞2型转1型的方法。
而针对突变负荷低的情况,通过病毒载体对目标细胞进行基因添加,使其表达特异性抗原,促使免疫系统对肿瘤细胞进行识别。
未来展望
gene
根据美国生物技术创新组织机构(Biotechnology Innovation Organization,BIO)发布的2011-2020临床研发成功率数据,基因治疗临床I期到获批上市的概率约10%,CAR-T高于基因治疗,约为17%。基因治疗临床II期到获批上市的概率约19%,而CAR-T约 为39%。对于基因治疗和CAR-T临床III期到获批上市的概率分别为50%和67%。
基因治疗疗法的发展一度因为对其安全性的质疑而受挫,但从国家政策层面来看,经过十余年的鼓励与规范化政策指导,我国基因治疗领域已进入规范化发展阶段。2016年国务院发布的《“十三五”国家科技创新规划》和国家发改委发布的《“十三五”生物产业发展规划》都对基因治疗领域的产业发展制定了激励政策。2018年,国家卫健委发布《第一批罕见病目录》以加强罕见病诊疗与管理,侧面促进了基因治疗市场全球基因治疗行业快速升温,大量基因治疗药物研发进入临床阶段,呈现爆发式增长。
在更加清晰的监管规定以及行业质量标准规范的促进下,政企合作推动基础研究向高度创新的基因治疗产业转化并逐步促进生态圈健康快速的发展,临床研究基础设施及国际多中心临床研究数量也在不断增加,未来将有大量的基因治疗获批IND进入临床阶段,产业发展迅猛,不断引领创新热潮。
随着载体递送系统的创新和利用基因编辑工具来优化现有基因治疗方法是基因治疗市场的一大驱动力。基因治疗的创新和其递送系统,即病毒载体的技术创新密不可分。比如,寻找新兴AAV载体以寻求更高的转导效率、更优的组织特异性,及更低的免疫原性对于大多数基于AAV的基因治疗至关重要。
我们期望基因治疗从根本上解决人类基本的健康问题,我们憧憬一个没有老年痴呆,不在担心HIV,可以与肿瘤和谐相处的未来。医疗从来不是冷冰冰的器械和药物,是一群热血的少年在追寻生命的真谛,通过个性化医疗我希望让医学具有温度,每个人是独特的,每个基因也是独特的,每个环境都是不可复制的,千篇一律的诊疗手段,没办法使得治疗效果最大化。只有因病制宜,才会有更好的医疗,不奢望基因治疗可以解决所有疾病,但基因治疗给我们提供给更多的选择。






